پروتز پا زیر زانو
پروتز پا زیر زانو، که با عنوان پروتز ترانس تیبیا نیز شناخته می شود، ابزاری حیاتی است که عملکرد، پایداری و ظاهر از دست رفته اندام تحتانی را برای افراد دچار قطع عضو بازمی گرداند. این جایگزین پیشرفته نه تنها امکان راه رفتن و انجام فعالیت های روزمره را فراهم می آورد، بلکه نقش مهمی در بازیابی استقلال و ارتقاء کیفیت زندگی ایفا می کند.
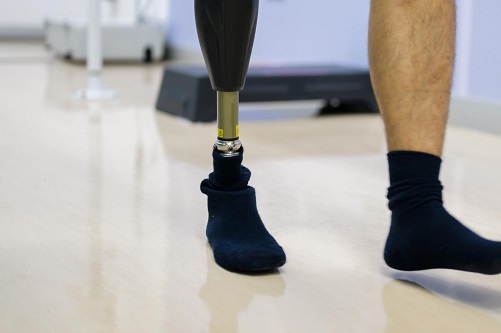
زندگی با چالش های غیرمنتظره ای همراه است و قطع عضو زیر زانو، یکی از دشوارترین این چالش ها محسوب می شود که می تواند تأثیرات عمیقی بر جنبه های فیزیکی و روانی فرد داشته باشد. با این حال، پیشرفت های چشمگیر در فناوری ارتوپدی فنی، افق های جدیدی را برای افراد دارای قطع عضو گشوده است. استفاده از پای مصنوعی زیر زانو، نه تنها به بازیابی کارکرد و ظاهر طبیعی اندام کمک می کند، بلکه فرصتی برای غلبه بر محدودیت های حرکتی و آغاز فصلی تازه در زندگی فراهم می آورد. این پروتزها به گونه ای طراحی شده اند که بیومکانیک پای طبیعی را تقلید کرده و به کاربر اجازه می دهند تا تعادل و پایداری خود را بهتر حفظ کند، ایمن تر و روان تر راه برود و حتی به فعالیت های ورزشی بپردازد. هدف این مقاله، ارائه یک راهنمای جامع و تخصصی برای تمامی افرادی است که به نوعی با مفهوم پروتز پا زیر زانو درگیر هستند؛ از درک ماهیت و اجزای پروتز گرفته تا فرآیند انتخاب، ساخت، توانبخشی و نکات کلیدی برای زندگی روزمره با این وسیله حیاتی. با این دیدگاه، می توان مسیر بازگشت به استقلال و زندگی فعال را هموار ساخت.

پروتز پا زیر زانو چیست؟ درک یک جایگزین کارآمد
پروتز پا زیر زانو، که در اصطلاح پزشکی به آن پروتز ترانس تیبیا (Transtibial Prosthesis) گفته می شود، یک اندام مصنوعی است که برای جایگزینی بخش از دست رفته پا در ناحیه زیر مفصل زانو طراحی شده است. این به آن معناست که مفصل زانو در این نوع قطع عضو سالم باقی می ماند، که مزیت بزرگی در روند توانبخشی و تطابق با پروتز به شمار می رود. هدف اصلی از ساخت و استفاده از این پای مصنوعی، بازیابی قابلیت های حرکتی، حفظ تعادل، جذب ضربات ناشی از راه رفتن و در نهایت، فراهم آوردن ظاهری طبیعی برای فرد است. این جایگزین، به فرد امکان می دهد تا فعالیت های روزمره خود را بدون وابستگی به دیگران انجام دهد، در شغل مورد نظر مشغول به کار شود و با اعتماد به نفس بیشتری در جامعه حضور یابد.
دلایل متعددی می توانند منجر به قطع عضو در ناحیه زیر زانو شوند. شایع ترین این دلایل شامل عوارض ناشی از بیماری هایی نظیر دیابت (که منجر به مشکلات عروقی و عفونت های شدید می شود)، حوادث و تصادفات (مانند تصادفات رانندگی یا حوادث شغلی)، عفونت های شدید و غیرقابل کنترل در استخوان یا بافت نرم، و همچنین تومورهای بدخیم (سرطان) استخوانی یا بافت نرم می باشند. در گذشته، چنین شرایطی می توانست به معنای پایان استقلال حرکتی باشد، اما امروزه با پیشرفت های عظیم در حوزه ارتوپدی فنی و طراحی پروتزها، افراد می توانند به زندگی عادی و فعال خود بازگردند. حفظ مفصل زانو در این نوع قطع عضو، فرایند سازگاری با پروتز و بازیابی دامنه حرکتی را به میزان قابل توجهی تسهیل می کند، زیرا فرد همچنان می تواند از حرکات طبیعی زانوی خود بهره ببرد. در کلینیک ارتوپدی فنی امید، تلاش می شود تا با ارائه بهترین و پیشرفته ترین پروتزها، این بازگشت به زندگی فعال به بهترین شکل ممکن میسر گردد.
اجزای تشکیل دهنده پروتز پا زیر زانو
هر پای مصنوعی زیر زانو، یک سیستم پیچیده و هماهنگ از اجزای مختلف است که هر یک وظیفه خاصی را بر عهده دارند و عملکرد بهینه پروتز وابسته به کارایی و هماهنگی تمامی این قطعات است. درک کارکرد هر جزء، به کاربران کمک می کند تا نیازهای خود را بهتر شناسایی کرده و در فرآیند انتخاب و ساخت پروتز پا، آگاهانه تر تصمیم گیری کنند. در ادامه به معرفی مهم ترین اجزای تشکیل دهنده پروتز پا زیر زانو می پردازیم:
سوکت (Socket): قلب پروتز
سوکت پروتز پا، مهم ترین و حیاتی ترین جزء پروتز به شمار می رود، زیرا رابط مستقیم بین اندام باقی مانده (استامپ) و سایر اجزای مکانیکی پروتز است. وظیفه اصلی سوکت، توزیع یکنواخت فشار وارده بر اندام باقی مانده در طول فعالیت های روزمره مانند راه رفتن و ایستادن است. اندازه بودن دقیق سوکت برای راحتی کاربر، جلوگیری از ایجاد زخم های فشاری و سایش پوست، و همچنین پایداری و کنترل پروتز اهمیت بسیار زیادی دارد. به همین دلیل، سوکت به صورت سفارشی و با قالب گیری دقیق از اندام باقی مانده هر فرد ساخته می شود تا کاملاً با شکل، اندازه و آناتومی منحصربه فرد آن مطابقت داشته باشد.
انواع مختلفی از سوکت ها برای پروتز پا زیر زانو طراحی شده اند که هر کدام مزایا و معایب خاص خود را دارند:
- سوکت PTB (Patellar Tendon Bearing): در این نوع سوکت، بیشترین تحمل وزن بر روی تاندون کشکک زانو و قسمت های استخوانی مقاوم تر اندام باقی مانده صورت می گیرد.
- مزایا: تنظیم پذیری اولیه خوبی دارد و برای دوره های پس از جراحی که حجم اندام باقی مانده در حال تغییر است (معمولاً ۱۲ تا ۱۸ ماه اول)، مناسب است. فشار کمتری به نقاط حساس وارد می کند.
- معایب: ممکن است فشار نقطه ای بر تاندون کشکک وارد کند و در فعالیت های بالا، لبه سوکت زیر کشکک زانو ناراحتی ایجاد کند. مناسب افراد با فعالیت فیزیکی کم است و کنترل چرخشی کمتری دارد.
- سوکت TSB (Total Surface Bearing): در این سوکت، وزن به صورت یکنواخت بر روی تمام سطح اندام باقی مانده توزیع می شود.
- مزایا: راحتی بیشتر، پایداری بالاتر، و توزیع فشار بهتر که خطر مشکلات پوستی را کاهش می دهد. برای افراد با سطح فعالیت بالا مناسب است. به دلیل سطح تماس بیشتر، درک موقعیت و حفظ تعادل را بهبود می بخشد.
- معایب: پوشیدن آن در ابتدا کمی دشوارتر است و برای افرادی که به تازگی جراحی شده اند و حجم اندامشان هنوز ثابت نشده، مناسب نیست.
مواد سازنده سوکت نیز متنوع هستند و معمولاً شامل سیلیکون (برای انعطاف پذیری و محافظت پوست) و مواد ترموپلاستیک یا کامپوزیت های کربنی (برای استحکام و دوام) می باشند.
پنجه و مچ پروتزی (Prosthetic Foot/Ankle): موتور حرکت
پنجه پروتزی و مچ مربوط به آن، از دیگر اجزای حیاتی پروتز پا زیر زانو هستند که نقش اساسی در تحمل وزن، جذب ضربه، حفظ پایداری و تسهیل حرکت طبیعی راه رفتن ایفا می کنند. این پنجه ها به گونه ای طراحی می شوند که هم از نظر زیبایی به پای طبیعی شباهت داشته باشند و هم کارایی حرکتی بالایی ارائه دهند و انرژی مورد نیاز برای راه رفتن را کاهش دهند.
انواع پنجه ها بر اساس دامنه حرکتی و کاربرد:
- پنجه ثابت (SACH – Solid Ankle Cushion Heel): ساده ترین و بادوام ترین نوع پنجه.
- مزایا: ارزان، نگهداری آسان، مناسب برای پروتزهای موقت یا افراد با فعالیت فیزیکی بسیار کم.
- معایب: عدم انعطاف پذیری، عدم سازگاری با سطوح ناهموار، و الگوی راه رفتن کمتر طبیعی.
- پنجه مفصلی (Articulated): این پنجه ها امکان حرکت در مفصل مچ را فراهم می کنند.
- تک محوره (Single-Axis): حرکت در یک جهت (معمولاً بالا و پایین). پایداری خوبی در هنگام ایستادن فراهم می کند.
- چندمحوره (Multi-Axial): حرکت در جهات مختلف (بالا، پایین، چپ، راست). برای راه رفتن بر روی سطوح ناهموار مناسب تر است و انعطاف پذیری بیشتری را فراهم می کند.
- پنجه های کربنی و ذخیره کننده انرژی (Energy Storing/Carbon Fiber): این پنجه ها از فیبر کربن سبک و ارتجاعی ساخته شده اند.
- مزایا: هنگام راه رفتن انرژی را جذب و ذخیره می کنند و در گام بعدی آن را آزاد می سازند، که باعث کاهش مصرف انرژی و الگوی راه رفتن طبیعی تر می شود. بسیار سبک و بادوام هستند و برای ورزشکاران و افراد فعال مناسب اند.
- معایب: قیمت بالایی دارند.
مواد سازنده پنجه ها نیز متنوع هستند؛ از چوب و لاستیک در مدل های ساده تر گرفته تا تیتانیوم و فیبر کربن در پنجه های پیشرفته.
سیستم تعلیق (Suspension System): تضمین اتصال و پایداری
سیستم تعلیق پروتز، نقشی حیاتی در اتصال محکم سوکت به اندام باقی مانده و جلوگیری از خارج شدن پای مصنوعی در حین حرکت ایفا می کند. یک سیستم تعلیق قوی و مطمئن، راحتی کاربر را تضمین کرده و کنترل پروتز را بهبود می بخشد، که نتیجه آن راه رفتن با صرف انرژی کمتر و کاهش ناراحتی و مشکلات پوستی ناشی از سایش است. انتخاب سیستم تعلیق مناسب به عواملی مانند شکل و اندازه اندام باقی مانده، قدرت عضلانی، بینایی، چابک دستی و سطح فعالیت کاربر بستگی دارد.
رایج ترین سیستم های تعلیق عبارتند از:
- مکشی (Suction): با ایجاد خلاء بین سوکت و اندام باقی مانده، اتصال قوی را فراهم می کند.
- مزایا: تعلیق بسیار قوی و حس یکپارچگی بالا با پروتز.
- معایب: نیاز به مهارت در پوشیدن، احتمال ساییدگی پوست در صورت عدم تناسب دقیق، حساسیت به تغییرات حجم اندام.
- مکشی با آستر (Liner with Suction): در این سیستم، یک آستر محافظ (معمولاً از جنس سیلیکون یا پلی یورتان) بین پوست و سوکت قرار می گیرد که هم راحتی را افزایش می دهد و هم از پوست محافظت می کند.
- مزایا: راحتی بیشتر، محافظت بهتر از پوست، توزیع یکنواخت تر فشار، و مناسب برای افراد با فعالیت بالا.
- معایب: قیمت بالاتر، نیاز به تعویض دوره ای آستر، و نیاز به مراقبت و بهداشت دقیق تر.
- کمربندی (Belt/Strap): قدیمی ترین و ساده ترین روش که در آن یک کمربند یا تسمه به سوکت متصل شده و دور کشکک زانو بسته می شود.
- مزایا: ارزان، ساده، و بادوام.
- معایب: قدرت تعلیق کمتر نسبت به سیستم های مکشی، احتمال جابجایی پروتز، و مشخص بودن کمربند از زیر لباس. برای فعالیت های سنگین توصیه نمی شود.
لوله شین (Pylon/Shank): ستون اصلی
لوله شین پروتز که بین سوکت و پنجه پروتزی قرار می گیرد، وظیفه انتقال وزن از بدن به پنجه و پایداری ساختار کلی پروتز را بر عهده دارد. سبکی و استحکام این لوله برای راحتی کاربر و کاهش مصرف انرژی هنگام راه رفتن بسیار مهم است. این لوله ها معمولاً از مواد سبک و بسیار مقاوم مانند فیبر کربن، آلومینیوم یا تیتانیوم ساخته می شوند.
کاور زیبایی (Cosmetic Cover): ظاهر طبیعی و محافظت
کاور زیبایی پروتز، یک پوشش ظاهری است که تمام اجزای مکانیکی پروتز پا زیر زانو را از سوکت تا پنجه می پوشاند و به آن ظاهری طبیعی و شبیه به پای سالم می بخشد. این کاورها معمولاً از سیلیکون یا فوم ساخته شده و می توانند از نظر رنگ و بافت با پوست کاربر مطابقت داده شوند. علاوه بر جنبه زیبایی که به افزایش اعتماد به نفس فرد کمک می کند، این کاورها از قطعات پروتز در برابر آسیب های محیطی، آلودگی و شرایط نامساعد جوی نیز محافظت می کنند.
انتخاب پروتز مناسب: سفری شخصی سازی شده
انتخاب پروتز پا زیر زانو مناسب، یک تصمیم کاملاً شخصی سازی شده است که به عوامل متعددی بستگی دارد. هیچ پروتزی برای همه افراد بهترین نیست و بهترین پای مصنوعی، آنی است که به بهترین شکل ممکن با نیازها، سبک زندگی و اهداف فردی هر کاربر سازگار باشد. یک پروتزساز مجرب در کلینیک ارتوپدی فنی می تواند با ارزیابی دقیق، به شما در این انتخاب یاری رساند. در کلینیک ساخت پروتز پا تهران، مشاوره های تخصصی برای یافتن مناسب ترین گزینه ارائه می شود. می توانید از سایت porotezsaz.ir برای مشاوره استفاده کنید.

عوامل کلیدی در انتخاب پروتز عبارتند از:
- سن، قد و وزن: این فاکتورها بر نوع و اندازه قطعات پروتز و مواد سازنده آن تأثیر مستقیم دارند.
- سطح فعالیت: آیا فرد کم تحرک، متوسط، فعال یا یک ورزشکار حرفه ای است؟ پنجه ها و سیستم های تعلیق متفاوتی برای هر سطح فعالیت وجود دارد. برای مثال، یک ورزشکار به پنجه های کربنی با بازگشت انرژی بالا نیاز دارد، در حالی که برای یک فرد سالمند، پایداری و راحتی اولویت بیشتری دارد.
- شغل و سبک زندگی: نوع شغل و فعالیت های روزمره (مانند نیاز به ایستادن طولانی، راه رفتن در محیط های ناهموار، یا رانندگی) بر انتخاب اجزای پروتز تأثیرگذار است.
- وضعیت اندام باقی مانده: شکل، حجم، سلامت پوست، وجود زخم یا حساسیت در اندام باقی مانده، در طراحی سوکت و انتخاب سیستم تعلیق نقش حیاتی دارد.
- اهداف و انتظارات فرد: چه انتظاراتی از پروتز دارید؟ آیا به دنبال بازگشت به فعالیت های خاصی هستید؟ این اهداف، راهنمای انتخاب نهایی خواهند بود.
- بودجه و پوشش بیمه: قیمت پروتز زیر زانو می تواند بسیار متغیر باشد و پوشش بیمه نیز محدودیت هایی دارد. باید تعادلی بین کیفیت، عملکرد و هزینه ها برقرار شود.
در برخی موارد، به ویژه بلافاصله پس از جراحی، از یک پروتز موقت استفاده می شود. این پروتزهای موقت به اندام باقی مانده کمک می کنند تا شکل بگیرد، تورم آن کاهش یابد و فرد به تدریج با حس پای مصنوعی آشنا شود. پس از ثابت شدن حجم اندام باقی مانده و سازگاری اولیه، ساخت پروتز پا دائمی آغاز می شود.
برای شرایط خاص، مانند قطع عضو در کودکان، سالمندان، یا افراد با قطع عضو دوطرفه، ملاحظات ویژه ای در نظر گرفته می شود. برای کودکان، پروتزها باید قابلیت تنظیم داشته باشند تا با رشد آن ها همراه شوند و نیاز به تعویض مکرر را کاهش دهند. در سالمندان، پایداری و سبکی پروتز برای جلوگیری از سقوط اهمیت بیشتری دارد. کلینیک ارتوپدی فنی امید با در نظر گرفتن تمامی این عوامل، بهترین راهکار را برای هر فرد ارائه می دهد.
مراحل ساخت و دریافت پروتز پا زیر زانو: از ارزیابی تا اولین قدم ها
فرایند ساخت پروتز پا زیر زانو، یک روند دقیق و مرحله ای است که نیازمند تخصص و همکاری تنگاتنگ بین پروتزساز و فرد متقاضی است. این مراحل تضمین می کنند که پروتز نهایی، به بهترین شکل ممکن با بدن فرد سازگار شده و عملکرد مطلوبی را ارائه دهد.
۱. ارزیابی جامع و آماده سازی اندام باقی مانده
اولین گام در فرآیند ساخت پروتز پا، ارزیابی دقیق اندام باقی مانده است. پروتزساز وضعیت زخم، میزان تورم، وجود هرگونه عفونت و همچنین حجم و شکل کلی اندام باقی مانده را بررسی می کند. این ارزیابی تضمین می کند که اندام باقی مانده برای دریافت پای مصنوعی آماده است و هیچ مانعی از جمله ورم یا عفونت وجود ندارد. در بسیاری از موارد، به ویژه در هفته ها و ماه های اولیه پس از جراحی، یک پروتز موقت برای فرد ساخته می شود. استفاده از این پروتز موقت به شکل دهی بهتر اندام باقی مانده، کاهش تورم، و تسکین دردهای فانتوم کمک کرده و فرد را برای سازگاری با پروتز دائمی آماده می سازد. این مرحله اولیه بسیار حیاتی است، زیرا پایه ای برای موفقیت آمیز بودن مراحل بعدی فراهم می آورد.
۲. قالب گیری دقیق (Casting/Measurement)
پس از آماده سازی اندام باقی مانده، نوبت به قالب گیری دقیق می رسد. دقت در این مرحله برای راحتی و کارایی سوکت اهمیت بالایی دارد، چرا که سوکت باید بدون وارد آوردن فشار به نقاط حساس استخوانی، به طور کامل و یکنواخت با اندام باقی مانده در تماس باشد. روش های مختلفی برای قالب گیری وجود دارد؛ از روش های سنتی مانند قالب گیری با باند گچی یا پودر آلژینات گرفته تا تکنولوژی های پیشرفته دیجیتال مانند اسکنرهای سه بعدی و سیستم های CAD-CAM. در طول قالب گیری، پروتزساز نقاط حساس و برجستگی های استخوانی را علامت گذاری می کند تا در طراحی نهایی سوکت، فشار از این نقاط برداشته شود. این فرآیند دقیق، تضمین کننده فیتینگ مناسب سوکت است.
۳. ساخت و امتحان سوکت اولیه
بر اساس قالب گیری انجام شده، یک سوکت اولیه ساخته می شود. این سوکت معمولاً از مواد شفاف یا نیمه شفاف ساخته می شود تا پروتزساز بتواند نحوه توزیع فشار و نقاط تماس را مشاهده کند. فرد پروتز را امتحان می کند و هرگونه ناراحتی، فشار یا عدم تناسب را گزارش می دهد. جلسات فیتینگ و اصلاحات متعدد در این مرحله حیاتی هستند تا سوکت به نهایت راحتی و تناسب برسد. این فرآیند تکرار می شود تا زمانی که فرد احساس راحتی کامل با سوکت داشته باشد و اطمینان حاصل شود که هیچ نقطه ای از اندام باقی مانده تحت فشار بیش از حد قرار نمی گیرد. این مرحله ممکن است زمان بر باشد، اما برای موفقیت نهایی پروتز ضروری است.
۴. انتخاب، سرهم بندی و تنظیم اجزای پروتز
پس از تأیید نهایی سوکت، پروتزساز سایر اجزای پای مصنوعی از جمله پنجه، سیستم تعلیق و لوله شین را بر اساس نیازها، سطح فعالیت و بودجه فرد انتخاب می کند. این اجزا سپس سرهم بندی شده و فرآیند هم ترازی (Alignment) پروتز انجام می شود. هم ترازی، تنظیم دقیق زاویه و موقعیت اجزا نسبت به یکدیگر و اندام باقی مانده است تا فرد بتواند در حالت ایستاده و در حال حرکت، تعادل خود را حفظ کرده و به صورت طبیعی و روان راه برود. ارتفاع پروتز و زاویه مچ پا نیز در این مرحله تنظیم می شود تا راه رفتن تا حد ممکن راحت و بدون ناراحتی باشد.
۵. تمرین راه رفتن و توانبخشی (Rehabilitation)
پس از دریافت پروتز، مرحله حیاتی توانبخشی پروتز پا آغاز می شود. این مرحله شامل تمرینات فشرده برای سازگاری با پای مصنوعی و یادگیری نحوه صحیح استفاده از آن است. یک فیزیوتراپیست یا پروتزساز متخصص، برنامه ای جامع شامل تمرینات تعادل، راه رفتن، بالا و پایین رفتن از پله ها و سطوح شیب دار را طراحی و اجرا می کند. در روزهای اول، استفاده از پروتز برای دوره های کوتاه و به تدریج افزایش زمان استفاده توصیه می شود. بررسی منظم پوست اندام باقی مانده برای شناسایی علائم قرمزی یا فشار بسیار مهم است. فیزیوتراپی پروتز زیر زانو به تقویت عضلات باقی مانده و بهبود الگوی راه رفتن کمک شایانی می کند. در مرکز ساخت پروتز امید، این خدمات با بالاترین استانداردها ارائه می شود.
زندگی روزمره با پروتز پا زیر زانو: نکات و راهکارها
تطابق با پروتز پا زیر زانو و گنجاندن آن در فعالیت های روزمره، یک فرآیند گام به گام است که نیازمند صبر، تمرین و آگاهی است. با رعایت نکات و راهکارهای زیر، می توان به حداکثر استقلال و راحتی در زندگی با پای مصنوعی دست یافت:
۱. نحوه پوشیدن و درآوردن پروتز
روش صحیح پوشیدن و درآوردن پروتز، بسته به نوع سیستم تعلیق آن متفاوت است و پروتزساز آموزش های لازم را ارائه خواهد داد. با این حال، نکات عمومی زیر می توانند کمک کننده باشند: قبل از پوشیدن، همواره پوست اندام باقی مانده را برای بررسی قرمزی، تورم یا هرگونه مشکلی بازبینی کنید. اگر از جوراب پروتزی استفاده می کنید، آن را بدون چروک و با درز به سمت پشت، روی اندام بکشید. در صورت استفاده از آستر، آن را روی اندام باقی مانده قرار داده و به خوبی به سمت بالا بکشید. سپس، با صاف نگه داشتن پروتز روی زمین و نشستن بر لبه صندلی، اندام باقی مانده را به آرامی و با فشار به داخل سوکت وارد کنید تا سیستم تعلیق فعال شود. برای درآوردن، ابتدا سیستم تعلیق را آزاد کرده، سپس با یک دست سوکت را نگه دارید و با دست دیگر به آرامی اندام باقی مانده را خارج کنید. بررسی مجدد پوست پس از درآوردن پروتز نیز ضروری است.
۲. حفظ تعادل و راه رفتن
یادگیری راه رفتن با پای مصنوعی زیر زانو، در ابتدا می تواند چالش برانگیز باشد. اعتماد به پروتز و انتقال وزن بین دو پا کلید موفقیت است. در آغاز، استفاده از عصا یا واکر برای حفظ تعادل توصیه می شود. قدم های کوتاه و با فاصله پاشنه تا پنجه بردارید تا ثبات حفظ شود و انرژی کمتری مصرف شود؛ به تدریج می توان طول گام ها را افزایش داد. هنگام بالا رفتن از پله، ابتدا پای سالم و هنگام پایین آمدن، ابتدا پای مصنوعی را پایین بگذارید. تمرین منظم، به بهبود هماهنگی و اعتماد به نفس کمک می کند.
۳. نشستن و برخاستن
هنگام نشستن با پروتز پا زیر زانو، مراقب باشید که لبه سوکت به بافت اندام باقی مانده آسیب نرساند. به آرامی زانو را خم کرده و بنشینید، پروتز را کمی به جلو دراز کنید تا فشار یکنواخت توزیع شود. برای بلند شدن، از تکیه گاه هایی مانند دسته های صندلی کمک بگیرید تا تعادل بر هم نخورد. اگر قصد نشستن روی زمین را دارید، ابتدا پای سالم را خم کرده، با دست ها روی زمین تکیه دهید و سپس به آرامی بنشینید، در حالی که پای مصنوعی را دراز نگه داشته اید.
۴. مراقبت های بهداشتی و استحمام
اگرچه اجزای پای مصنوعی مقاوم هستند، تماس طولانی با آب و مواد شوینده می تواند به آن ها آسیب برساند. توصیه می شود قبل از حمام کردن، پروتز را درآورید. برای حفظ تعادل در حمام، از صندلی حمام، دستگیره ها و کف پوش ضدلغزش استفاده کنید. استحمام شبانه یا دوش با آب خنک در صبح توصیه می شود، زیرا آب داغ می تواند باعث ورم اندام باقی مانده شود. استفاده از سرویس فرنگی نیز برای کاهش فشار بر مفاصل ران و زانو توصیه می شود.
۵. خوابیدن با پروتز
به طور کلی توصیه می شود که هنگام خواب پروتز پا زیر زانو را درآورید. این کار به پوست اندام باقی مانده فرصت می دهد تا نفس بکشد، از تعریق و تحریکات پوستی (مانند تاول و زخم فشاری) جلوگیری می کند، و فشار را از روی اندام برمی دارد. همچنین، این اقدام به بهبود گردش خون کمک کرده و طول عمر پروتز را افزایش می دهد. قبل از خواب، همواره وضعیت اندام باقی مانده و سوکت را بررسی کنید.
۶. ورزش و فعالیت های بدنی
داشتن پروتز پا محدودیتی برای انجام فعالیت های ورزشی ایجاد نمی کند. ورزش نه تنها روحیه را بهبود می بخشد، بلکه عضلات پای سالم و اندام باقی مانده را تقویت کرده و به حفظ تعادل و کنترل بهتر پروتز کمک می کند. با پروتز پا زیر زانو می توان ورزش هایی مانند پیاده روی، دوچرخه سواری، یوگا و حتی دویدن را انجام داد. توصیه می شود قبل از شروع هر برنامه ورزشی، با پزشک یا پروتزساز مشورت کرده و ورزشی متناسب با سطح توانایی خود انتخاب کنید. پروتزهای ورزشی تخصصی نیز برای فعالیت های حرفه ای تر موجود هستند.
۷. رانندگی با پروتز
رانندگی با پروتز پا زیر زانو کاملاً امکان پذیر است. اگر قطع عضو در پای چپ باشد، رانندگی با خودروهای اتوماتیک معمولاً بدون نیاز به تغییرات خاصی امکان پذیر است. اما در صورت قطع پای راست، ممکن است نیاز به تغییراتی در سیستم کنترل خودرو مانند انتقال پدال گاز به سمت چپ پدال ترمز یا استفاده از کنترل های دستی باشد. مشاوره با پروتزساز و اخذ گواهینامه رانندگی با شرایط خاص ضروری است. در کلینیک ارتوپدی فنی امید، مشاوره های لازم در این زمینه نیز ارائه می شود.
۸. سفر و جابجایی
سفر با پای مصنوعی نیازمند برنامه ریزی است. در سفر هوایی، پروتز معمولاً از طریق بازرسی امنیتی ایکس ری (X-ray) عبور می کند، اما ممکن است نیاز به بازرسی دستی نیز باشد. حمل لوازم ضروری مانند جوراب های اضافی، آستر تمیز و ابزار کوچک برای تنظیمات احتمالی توصیه می شود. در طول سفرهای طولانی، به اندام باقی مانده خود استراحت دهید و از فشارهای طولانی مدت جلوگیری کنید.
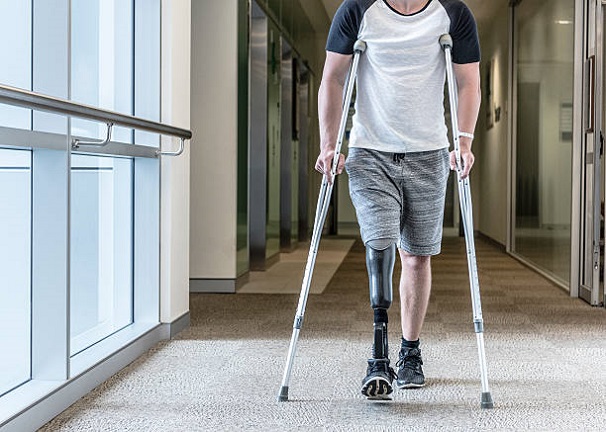
چالش ها و راه حل های رایج در استفاده از پروتز
با وجود پیشرفت های چشمگیر در طراحی پروتز پا زیر زانو، کاربران ممکن است با چالش هایی در طول دوره سازگاری و حتی پس از آن مواجه شوند. شناسایی این مشکلات و آگاهی از راه حل ها، به حفظ راحتی و سلامت فرد کمک می کند. پروتزساز همواره بهترین مشاور در این زمینه خواهد بود.
۱. درد و ناراحتی
احساس درد یا ناراحتی در اندام باقی مانده، به ویژه در اولین روزهای استفاده از پروتز، طبیعی است و معمولاً با افزایش سازگاری بدن برطرف می شود. با این حال، درد مداوم یا شدید، نشانه ای از یک مشکل جدی تر است. دلایل شایع شامل فشار نامناسب سوکت، تغییر حجم اندام باقی مانده، یا عدم هم ترازی صحیح پروتز است. در صورت بروز چنین دردهایی، باید فوراً به کلینیک ارتوپدی فنی مراجعه کرد تا پروتزساز تنظیمات لازم را انجام دهد و از بروز مشکلات جدی تر مانند زخم های فشاری جلوگیری کند.
۲. مشکلات پوستی
مشکلات پوستی مانند قرمزی، تورم، خارش، تاول یا زخم، از رایج ترین عوارض استفاده از پای مصنوعی هستند. این مشکلات اغلب ناشی از اصطکاک، فشار نامناسب، تعریق زیاد یا عدم رعایت بهداشت است. برای پیشگیری، رعایت بهداشت روزانه اندام باقی مانده (شستشو و خشک کردن کامل)، استفاده از جوراب های پروتزی تمیز و مناسب، و اطمینان از تناسب دقیق سوکت بسیار مهم است. در صورت بروز مشکلات پوستی، باید پروتز را درآورد، به پوست استراحت داد و در صورت لزوم با پزشک یا پروتزساز مشورت کرد. استفاده از آسترهای محافظ می تواند در کاهش این مشکلات مؤثر باشد.
۳. تغییر حجم اندام باقی مانده
حجم اندام باقی مانده، به ویژه در ماه ها و سال های اولیه پس از قطع عضو، ممکن است به دلیل عواملی مانند تغییرات وزن، تغییرات در فعالیت فیزیکی، یا حتی نوسانات هورمونی، تغییر کند. این تغییرات می توانند بر فیتینگ سوکت تأثیر گذاشته و منجر به شل شدن یا سفت شدن بیش از حد آن شوند. برای مدیریت تغییرات جزئی، می توان از جوراب های پروتزی با ضخامت های مختلف استفاده کرد. اما در صورت تغییرات چشمگیر، ممکن است نیاز به تنظیم سوکت توسط پروتزساز یا حتی ساخت پروتز پا و سوکتی جدید باشد.
۴. سایش یا خرابی قطعات پروتز
قطعات پای مصنوعی، مانند هر وسیله مکانیکی دیگر، عمر مفید محدودی دارند و ممکن است در اثر استفاده مکرر دچار سایش یا خرابی شوند. نشانه هایی مانند صدای غیرعادی، لق شدن قطعات، یا تغییر در الگوی راه رفتن می تواند نشان دهنده نیاز به سرویس یا تعویض باشد. عمر مفید پروتز معمولاً ۵ تا ۱۰ سال است، اما پنجه ها و آسترها ممکن است نیاز به تعویض زودتر داشته باشند. مراجعات دوره ای به مرکز ساخت پروتز برای بررسی و تنظیم پروتز، به افزایش طول عمر آن و جلوگیری از مشکلات ناگهانی کمک می کند. در صورت بروز هرگونه مشکل، باید سریعاً به کلینیک ساخت پروتز پا تهران مراجعه کرد.
نگهداری و افزایش طول عمر پروتز پا زیر زانو
نگهداری صحیح از پروتز پا زیر زانو، نه تنها به افزایش دوام و ماندگاری آن کمک می کند، بلکه کارکرد بهینه و راحتی فرد را نیز تضمین می نماید. با رعایت نکات مراقبتی زیر، می توان از پای مصنوعی برای سالیان متمادی بهره برداری کرد و از تحمیل هزینه های اضافی تعمیر یا تعویض پیشگیری نمود.
نکات کلیدی برای مراقبت روزانه:
- تمیز کردن منظم: سوکت و آستر پروتز را باید روزانه با آب و صابون ملایم شستشو داده و به طور کامل خشک کرد. این کار از تجمع باکتری ها، قارچ ها و بوی نامطبوع جلوگیری می کند. اطمینان حاصل کنید که هیچ رطوبتی در داخل سوکت باقی نمانده باشد، زیرا رطوبت می تواند به قطعات داخلی آسیب برساند و محیطی برای رشد باکتری ها فراهم آورد.
- بررسی بصری: به طور منظم قطعات پروتز، به ویژه سوکت، پنجه و اتصالات را برای هرگونه ترک، سایش، لق شدن یا آسیب دیدگی بررسی کنید. شناسایی زودهنگام مشکلات می تواند از خرابی های بزرگتر جلوگیری کند.
- جلوگیری از رطوبت و دمای شدید: پروتز را از قرار گرفتن طولانی مدت در معرض آب، رطوبت زیاد، گرمای شدید (مانند رها کردن در خودرو زیر نور خورشید) یا سرمای بسیار زیاد محافظت کنید. این عوامل می توانند به مواد سازنده پروتز، به ویژه آستر و قطعات الکترونیکی (در صورت وجود)، آسیب بزنند.
- استفاده از جوراب های پروتزی تمیز: همواره از جوراب های پروتزی تمیز استفاده کنید. جوراب های کثیف می توانند باعث تحریک پوست و ایجاد عفونت شوند. تعداد کافی جوراب برای تعویض روزانه داشته باشید.
- اجتناب از تغییرات خودسرانه: هرگز سعی نکنید خودتان پروتز را تنظیم یا تعمیر کنید. این کار می تواند منجر به آسیب دیدگی پروتز یا اندام باقی مانده شود. تنظیمات باید توسط پروتزساز ماهر انجام شود.
اهمیت مراجعات دوره ای به کلینیک ارتوپدی فنی امید: مراجعات منظم و دوره ای به مرکز ساخت پروتز برای بررسی و تنظیم پروتز، از اهمیت بالایی برخوردار است. این مراجعات معمولاً به صورت زیر توصیه می شوند:
- در اوایل دریافت پروتز، ۲ دوره با فاصله یک ماهه.
- سپس ۲ دوره با فاصله سه ماهه.
- و در نهایت، سالی یک بار.
در این جلسات، پروتزساز تناسب سوکت را بررسی می کند، قطعات را از نظر سایش یا خرابی ارزیابی می کند، و هرگونه تنظیم لازم را برای حفظ راحتی و کارایی پروتز انجام می دهد. همچنین، این فرصتی برای مطرح کردن هرگونه نگرانی یا مشکلی است که ممکن است در طول استفاده روزمره با آن مواجه شده باشید. شناسایی علائم هشداردهنده نیاز به سرویس، مانند صدای غیرمعمول، دشواری در راه رفتن، یا درد در اندام باقی مانده، نشان دهنده لزوم مراجعه هرچه سریع تر به کلینیک ساخت پروتز پا تهران است.
هزینه پروتز پا زیر زانو و پوشش بیمه
بحث قیمت پروتز زیر زانو و پوشش بیمه، یکی از دغدغه های اصلی بسیاری از افراد متقاضی پای مصنوعی است. باید توجه داشت که قیمت پروتز پا زیر زانو متغیر است و به عوامل متعددی بستگی دارد که در ادامه به آن ها می پردازیم. این عوامل می توانند بر هزینه های کلی تأثیر بسزایی داشته باشند و درک آن ها به برنامه ریزی مالی بهتر کمک می کند.
عوامل مؤثر بر قیمت پروتز پا زیر زانو:
- نوع و کیفیت قطعات سازنده: همانطور که پیش تر ذکر شد، اجزای پروتز از جمله سوکت، پنجه، سیستم تعلیق و لوله شین، در انواع و کیفیت های مختلفی موجود هستند. پنجه های کربنی و سیستم های تعلیق پیشرفته (مانند مکشی با آستر یا وکیوم فعال) به دلیل فناوری پیشرفته تر و مواد با کیفیت بالاتر، قیمت بالاتری دارند.
- برند و کشور سازنده: قطعات پروتزی تولید شده توسط برندهای معروف و کشورهای توسعه یافته مانند آلمان، آمریکا و ژاپن، معمولاً کیفیت و دوام بسیار بالایی دارند اما به طبع، قیمت آن ها نیز به مراتب بیشتر است. در مقابل، قطعات تولید شده در ایران و برخی کشورهای در حال توسعه (مانند ایتالیا، اسپانیا، تایوان، ترکیه) نیز کیفیت قابل قبولی دارند و با هزینه کمتری قابل تهیه هستند.
- پیچیدگی ساخت و اجرت متخصص: فرآیند ساخت پروتز پا، به ویژه قالب گیری و تنظیمات دقیق سوکت، نیازمند تخصص و زمان زیادی از سوی پروتزساز است. هرچه این فرآیند پیچیده تر و سفارشی تر باشد، اجرت ساخت نیز بالاتر خواهد بود.
- خدمات پس از فروش و گارانتی: برخی کلینیک ارتوپدی فنی، علاوه بر ساخت پروتز پا، خدمات پس از فروش، گارانتی قطعات و جلسات تنظیم رایگان را نیز ارائه می دهند که ممکن است بر قیمت نهایی تأثیر بگذارد.
در جدول زیر، برآورد کلی از عوامل مؤثر بر قیمت پروتز پا زیر زانو آورده شده است:
انتخاب پروتز پا زیر زانو باید بر اساس نیازهای واقعی و سطح فعالیت فرد باشد، نه صرفاً قیمت بالاتر، چرا که پروتز گران تر لزوماً کارایی بیشتری برای همه افراد ندارد و ممکن است تنها هزینه اضافی به همراه داشته باشد.
| عامل تأثیرگذار | توضیح | تأثیر بر قیمت |
|---|---|---|
| نوع پنجه | پنجه های ساده (SACH) در مقابل پنجه های کربنی و ذخیره کننده انرژی | افزایش چشمگیر |
| سیستم تعلیق | کمربندی ساده در مقابل مکشی با آستر یا وکیوم فعال | افزایش متوسط تا زیاد |
| جنس سوکت | سیلیکون/ترموپلاستیک در مقابل کامپوزیت های پیشرفته | افزایش جزئی |
| برند قطعات | برندهای داخلی در مقابل برندهای اروپایی/آمریکایی | افزایش قابل توجه |
| تخصص کلینیک/پروتزساز | میزان تخصص و تجربه مرکز ساخت پروتز | تأثیر متوسط |
پوشش بیمه: در ایران، بیمه های پایه (مانند تأمین اجتماعی و خدمات درمانی) و برخی بیمه های تکمیلی، بخش محدودی از هزینه پروتز زیر زانو را پوشش می دهند. اما معمولاً مبلغ پوشش داده شده بسیار کمتر از قیمت واقعی پای مصنوعی است و بخش عمده هزینه بر عهده خود فرد باقی می ماند. توصیه می شود قبل از اقدام برای ساخت پروتز پا، با شرکت بیمه خود تماس گرفته و از جزئیات پوشش و میزان فرانشیز مطلع شوید. در کلینیک ساخت پروتز پا تهران، مشاوره لازم در مورد جوانب مالی و بیمه ای نیز ارائه می شود تا فرد بتواند بهترین تصمیم را با توجه به شرایط مالی خود اتخاذ کند.
آینده پروتزهای زیر زانو: نوآوری ها و امیدها
دنیای پروتز پا، همواره در حال تحول و پیشرفت است و نوآوری های تکنولوژیکی، امیدهای فراوانی را برای بهبود کیفیت زندگی افراد دچار قطع عضو به ارمغان آورده است. آینده پروتز پا زیر زانو، به سمت پروتزهایی با قابلیت های هوشمندتر، کنترل دقیق تر و حس طبیعی تر حرکت می کند.
یکی از مهم ترین پیشرفت ها، توسعه پروتزهای هوشمند پا و ریزپردازنده ها است. این پروتزها مجهز به حسگرها و میکروکنترلرهایی هستند که می توانند داده ها را در زمان واقعی جمع آوری کنند. برای مثال، ریزپردازنده ها در پنجه پروتزی می توانند تغییرات زمین، سرعت راه رفتن و زاویه قدم را تشخیص داده و به صورت خودکار تنظیمات لازم را برای بهینه سازی راه رفتن و حفظ تعادل انجام دهند. این تکنولوژی ها الگوی راه رفتن را طبیعی تر کرده و مصرف انرژی کاربر را کاهش می دهند.
پیشرفت های دیگر شامل کنترل عصبی (Neural Control) و بازخورد حسی (Sensory Feedback) است. در سیستم های کنترل عصبی، الکترودها به اعصاب باقی مانده در اندام وصل می شوند و سیگنال های مغز را تفسیر می کنند تا حرکت پای مصنوعی را کنترل کنند، که منجر به حرکتی شهودی تر و طبیعی تر می شود. بازخورد حسی نیز به کاربر اجازه می دهد تا از طریق تحریکات پوستی یا عصبی، حس لمس و فشار را از پروتز دریافت کند، که به درک بهتر وضعیت پروتز و کاهش خطرات سقوط کمک می کند.
توسعه مواد جدید، سبک تر و مقاوم تر (مانند کامپوزیت های فیبر کربن با خواص ارتجاعی بیشتر) و همچنین تکنیک های ساخت پروتز پا پیشرفته (مانند پرینت سه بعدی برای سوکت های کاملاً سفارشی و بهینه)، از دیگر روندهای آینده هستند. این نوآوری ها نه تنها به افزایش راحتی و کارایی پروتزها کمک می کنند، بلکه امکان دسترسی به پروتزهای تخصصی تر برای فعالیت های خاص مانند شنا، دویدن حرفه ای یا ورزش های خاص را فراهم می آورند. جدیدترین پروتز پا در حال توسعه، به سمت ادغام هرچه بیشتر با بدن انسان و ارائه تجربه ای بی نظیر از استقلال و آزادی حرکت پیش می رود. تحقیقات گسترده ای در مرکز ساخت پروتز و دانشگاه ها در حال انجام است تا این فناوری ها به صورت گسترده تر در دسترس قرار گیرند و کیفیت زندگی افراد دارای قطع عضو را متحول سازند.
قطع عضو، پایان راه نیست، بلکه آغاز فصلی جدید برای کشف قابلیت های بی نظیر بدن و روح انسان است که با بهره گیری از فناوری های نوین پروتز، می توان به استقلال و کیفیت زندگی مطلوب دست یافت.
نتیجه گیری
پروتز پا زیر زانو، فراتر از یک وسیله مکانیکی، نمادی از امید، استقلال و بازگشت به زندگی فعال است. این پای مصنوعی، با اجزا و فناوری های پیشرفته خود، به افراد دارای قطع عضو این امکان را می دهد که با اطمینان و راحتی، فعالیت های روزمره خود را از سر بگیرند و محدودیت های فیزیکی را به فرصت هایی برای رشد و پیشرفت تبدیل کنند. از انتخاب دقیق سوکت و پنجه تا سیستم های تعلیق پیشرفته و لوله شین سبک، تمامی اجزای پروتز دست به دست هم می دهند تا تجربه ای طبیعی از حرکت را فراهم آورند. فرآیند ساخت پروتز پا، از ارزیابی اولیه و قالب گیری دقیق گرفته تا توانبخشی و تمرین راه رفتن، نیازمند همکاری متخصصان ماهر و پشتکار فرد است.
با وجود چالش های احتمالی نظیر درد یا مشکلات پوستی، راه حل های متعددی برای غلبه بر آن ها وجود دارد و با نگهداری صحیح و مراجعات منظم به کلینیک ارتوپدی فنی، می توان طول عمر پروتز را افزایش داد. آینده پروتزهای زیر زانو نیز روشن است و نوآوری هایی مانند پروتزهای هوشمند و کنترل عصبی، نویدبخش بهبودهای چشمگیری در کیفیت زندگی هستند. در نهایت، پای مصنوعی زیر زانو نه تنها یک ابزار توانبخشی، بلکه همراهی برای بازیابی اعتماد به نفس و آغازی دوباره برای حرکت در مسیر زندگی است. برای مشاوره تخصصی و یافتن بهترین راه حل متناسب با نیازهای خود، توصیه می شود با پروتزسازان مجرب در کلینیک ارتوپدی فنی امید یا کلینیک ساخت پروتز پا تهران در ارتباط باشید تا این سفر را با آگاهی و اطمینان خاطر آغاز کنید.
سوالات متداول
چگونه می توانم مطمئن شوم بهترین کلینیک را برای ساخت پروتز خود انتخاب کرده ام؟
برای انتخاب بهترین مرکز ساخت پروتز، باید به سابقه، تخصص پروتزسازان، تکنولوژی های مورد استفاده، کیفیت مواد و قطعات، و همچنین نظرات و تجربیات سایر کاربران توجه کنید.
آیا پروتزهای زیر زانو برای تمام سطوح فعالیت (از کم تحرک تا ورزشکار حرفه ای) مناسب هستند و نیازهای هر گروه را برطرف می کنند؟
بله، انواع مختلفی از پروتز پا زیر زانو و اجزای آن وجود دارد که برای سطوح فعالیت متفاوت طراحی شده اند و پروتزساز می تواند بهترین گزینه را برای نیازهای خاص شما پیشنهاد کند.
در صورت بروز مشکلات پوستی مکرر با وجود رعایت بهداشت، چه راه حل های دیگری وجود دارد و چه زمانی باید به پزشک مراجعه کنم؟
در صورت مشکلات پوستی مکرر، باید سریعاً با پروتزساز یا پزشک خود مشورت کنید؛ ممکن است نیاز به تنظیم سوکت، تغییر نوع آستر، یا درمان های پزشکی برای پوست باشد.
آیا تکنولوژی های جدیدی مانند پروتزهای با کنترل عصبی (Neural Control) یا با حس بازخورد (Sensory Feedback) برای پروتزهای زیر زانو در دسترس هستند و چه زمانی می توان انتظار داشت که فراگیر شوند؟
بله، این تکنولوژی ها در حال توسعه هستند و در مراحل پیشرفته تحقیقاتی و بالینی قرار دارند؛ انتظار می رود در آینده نزدیک، دسترسی به آن ها فراگیرتر شود.
چگونه می توانم با چالش های روانی ناشی از قطع عضو و استفاده از پروتز کنار بیایم و از چه منابع حمایتی می توانم کمک بگیرم؟
برای کنار آمدن با چالش های روانی، مشاوره با روانشناس، پیوستن به گروه های حمایتی افراد دارای قطع عضو، و صحبت با خانواده و دوستان می تواند بسیار کمک کننده باشد.
چقدر طول می کشد تا با پروتز زیر زانو راه بروم؟
مدت زمان سازگاری متغیر است، اما بیشتر افراد ظرف سه تا پنج ماه می توانند با پروتز پا زیر زانو راه بروند؛ جوان ترها و افراد با پشتکار بیشتر، سریع تر به این هدف می رسند.
عمر پروتز زیر زانو چقدر است؟
میانگین عمر پای مصنوعی زیر زانو حدود سه تا پنج سال است، اما با نگهداری صحیح و مراجعات منظم به کلینیک ارتوپدی فنی، می توان عمر آن را تا ۱۰ سال یا بیشتر افزایش داد.
آیا می توانم تمام روز از پای مصنوعی زیر زانو استفاده کنم؟
بله، پس از دوره سازگاری اولیه و به شرط راحتی کامل، می توانید تمام روز از پروتز پا زیر زانو استفاده کنید، اما توصیه می شود شب ها آن را درآورید تا پوست استراحت کند.
آیا استفاده از پروتز زیر زانو دردناک است؟
در ابتدا ممکن است کمی درد یا ناراحتی وجود داشته باشد، اما این حس معمولاً با سازگاری از بین می رود؛ اگر درد ادامه داشت، نشانه ای از نیاز به تنظیم پروتز توسط پروتزساز است.
آیا پروتز زیر زانو تحت پوشش بیمه قرار دارد؟
بله، پروتز پا زیر زانو تحت پوشش بیمه های پایه و برخی بیمه های تکمیلی قرار می گیرد، اما معمولاً بخش کوچکی از قیمت آن توسط بیمه پرداخت می شود.
آیا شما به دنبال کسب اطلاعات بیشتر در مورد "پروتز پا زیر زانو" هستید؟ با کلیک بر روی کسب و کار ایرانی, پزشکی، ممکن است در این موضوع، مطالب مرتبط دیگری هم وجود داشته باشد. برای کشف آن ها، به دنبال دسته بندی های مرتبط بگردید. همچنین، ممکن است در این دسته بندی، سریال ها، فیلم ها، کتاب ها و مقالات مفیدی نیز برای شما قرار داشته باشند. بنابراین، همین حالا برای کشف دنیای جذاب و گسترده ی محتواهای مرتبط با "پروتز پا زیر زانو"، کلیک کنید.




پسرم بعد از تصادف مجبور شد پای زیر زانوش رو قطع کنن. اوایل فکر میکردیم دیگه نمیتونه راه بره، ولی با پروتز مناسب دوباره تونست مدرسه بره. شما چطور تشخیص میدید که چه نوع پنجه یا سیستم تعلیقی برای نوجوانها مناسبتره؟ آیا تجربه کار با بچهها رو دارید؟
خودم دیابتیام و بعد از چند سال زخم پایم به جایی رسید که مجبور به قطع عضو شدم. الان با پروتز زیر زانو زندگی میکنم. چیزی که برام مهمه، راحتی سوکت و عدم فشار به پوست حساسمه. شما چطور با بیماران دیابتی کار میکنید که پوست آسیبپذیرتری دارن؟ آیا سوکت خاصی براشون طراحی میشه؟
مادرم سالمنده و بعد از جراحی مجبور شد از پروتز استفاده کنه. ولی وزن پروتز و سختی در پوشیدن باعث شده کمتر ازش استفاده کنه. شما برای افراد مسن چه نوع پروتزی پیشنهاد میکنید؟ آیا مدلهایی هستن که سبکتر و راحتتر باشن؟
همسرم بعد از حادثه شغلی پای زیر زانوش رو از دست داد. حالا که داره با پروتز زندگی میکنه، بیشتر از ظاهر، دنبال عملکرد خوبه چون باید دوباره سر کار بره. شما چطور پروتزهایی طراحی میکنید که هم برای فعالیتهای فیزیکی مناسب باشن، هم ظاهر طبیعی داشته باشن؟
دخترم ورزشکاره و بعد از قطع عضو، خیلی نگران بود که دیگه نتونه بدوه. ولی با پنجه کربنی دوباره تونست تمرین کنه. شما چطور تشخیص میدید که یه بیمار آماده استفاده از پنجههای انرژیبازگشت هست؟ آیا تست خاصی انجام میدید قبل از انتخاب؟
مادرم بعد از قطع عضو، خیلی از نظر روحی افت کرد و انگیزهای برای استفاده از پروتز نداشت. شما چطور با بیمارانی که از نظر روانی هنوز پذیرش ندارن، کار میکنید؟ آیا جلسات مشاوره یا همراهی روانشناس در کلینیک دارید؟
خودم از پروتز استفاده میکنم و چیزی که همیشه اذیتم کرده، تعلیق نامناسبه. بعضی روزها حس میکنم پروتز لق میزنه. شما چطور سیستم تعلیق رو انتخاب میکنید؟ آیا مکشی با آستر برای همه مناسب نیست؟ چون شنیدم بعضیها باهاش راحت نیستن.
خودم از پروتز زیر زانو استفاده میکنم و چیزی که همیشه اذیتم کرده، تعلیق نامناسبه. بعضی روزها حس میکنم پروتز لق میزنه. شما چطور سیستم تعلیق رو انتخاب میکنید؟ آیا مکشی با آستر برای همه مناسب نیست؟ چون شنیدم بعضیها باهاش راحت نیستن.
خودم از پروتز زیر زانو استفاده میکنم و همیشه موقع راه رفتن روی سطوح ناهموار مشکل دارم. شنیدم پنجههای چندمحوره برای این شرایط بهترن. شما چطور تشخیص میدید که یه بیمار واقعاً به پنجه چندمحوره نیاز داره؟ آیا تست تعادل انجام میدید؟
پدرم بعد از چند سال استفاده از پروتز، احساس میکنه که تعادلش کمتر شده. آیا ممکنه پنجه یا سیستم تعلیق فرسوده شده باشه؟ شما هر چند وقت یکبار بازبینی کامل پروتز رو پیشنهاد میکنید؟ آیا این بازبینیها شامل تستهای حرکتی هم هست؟
پدرم بعد از چند سال استفاده از پروتز، احساس میکنه که تعادلش کمتر شده. آیا ممکنه پنجه یا سیستم تعلیق فرسوده شده باشه؟ شما هر چند وقت یکبار بازبینی کامل پروتز رو پیشنهاد میکنید؟ آیا این بازبینیها شامل تستهای حرکتی هم هست؟
مادرم همیشه نگران بود که پروتز از زیر لباس مشخص باشه و باعث خجالت بشه. شما چطور کاورهای زیبایی رو طراحی میکنید که هم طبیعی باشن، هم سبک؟ آیا امکان انتخاب رنگ و بافت مشابه پوست وجود داره؟
همسرم بعد از استفاده از پروتز، دچار درد در ناحیه کشکک شد. پزشک گفت شاید نوع سوکت مناسب نبوده. شما چطور تصمیم میگیرید که سوکت PTB یا TSB برای یه بیمار مناسبتره؟ آیا تست فشار یا اسکن خاصی انجام میدید؟
پسرم تازه عمل کرده و هنوز در مرحله بهبوده. ما نمیدونیم چه زمانی باید برای ساخت پروتز اقدام کنیم. شما معمولاً چند هفته بعد از جراحی پروتز رو پیشنهاد میدید؟ آیا باید صبر کنیم تا حجم اندام ثابت بشه یا میشه با سوکت موقت شروع کرد؟
دخترم نوجوانه و خیلی به ظاهر پروتز اهمیت میده. شما امکان طراحی سفارشی برای ظاهر پروتز دارید؟ مثلاً رنگ پوست یا حتی طرحهای خاص؟ چون برای روحیهاش خیلی مهمه که حس خجالت نداشته باشه.
برادرم بعد از جراحی، دچار تغییر حجم اندام باقیمانده شد و سوکتش دیگه اندازه نبود. شما چطور با بیمارانی که هنوز در دوره تغییر حجم هستن، برخورد میکنید؟ آیا سوکتهای قابل تنظیم یا موقت پیشنهاد میدید؟
همسرم بعد از استفاده از پروتز، دچار درد phantom limb شد و گاهی حس میکنه پای قطعشده هنوز وجود داره. شما تجربه کار با این نوع دردها رو دارید؟ آیا طراحی خاصی در سوکت یا پنجه میتونه به کاهش این حس کمک کنه؟
همسرم بعد از استفاده از پروتز، دچار زخمهای پوستی شد. پزشک گفت ممکنه سوکت فشار نامناسبی وارد کنه. شما چطور از بروز زخم جلوگیری میکنید؟ آیا طراحی سوکت بر اساس نقاط فشار انجام میشه یا فقط قالبگیری فیزیکی کافییه؟
مادرم همیشه نگران بود که پروتز از زیر لباس مشخص باشه و باعث خجالت بشه. شما چطور کاورهای زیبایی رو طراحی میکنید که هم طبیعی باشن، هم سبک؟ آیا امکان انتخاب رنگ و بافت مشابه پوست وجود داره؟
خودم از پروتز استفاده میکنم و همیشه موقع نشستن طولانی یا رانندگی، احساس فشار در سوکت دارم. شما چطور سوکتهایی طراحی میکنید که در حالت نشسته هم راحت باشن؟ آیا تفاوتی بین سوکتهای روزمره و ورزشی وجود داره؟